Ablation av förmaksflimmer
Efter många årtionden av forskning är det nu allmänt accepterat att förmaksflimmer i de flesta fall utlöses (startar) inifrån eller nära lungvenerna. Lungvenerna är kärl som förbinder lungorna med vänster förmak och som gör att syreberikat blod återgår till hjärtat. Normalt finns det fyra lungvener kopplade till vänster förmak. Förmaksmuskelns tungor sträcker sig ett kort avstånd (upp till ca 5 cm) från vänster förmak in i lungvenerna. Hos personer med förmaksflimmer har dessa muskelförlängningar visat sig ha en elektrisk aktivitet som är snabb och inte kontrolleras av den normala aktiviteten i hjärtat. Dessa onormala elektriska urladdningar ger snabb och oregelbunden elektrisk aktivitet, förmaksflimmer, och därmed svaga sammandragningar i förmaket.
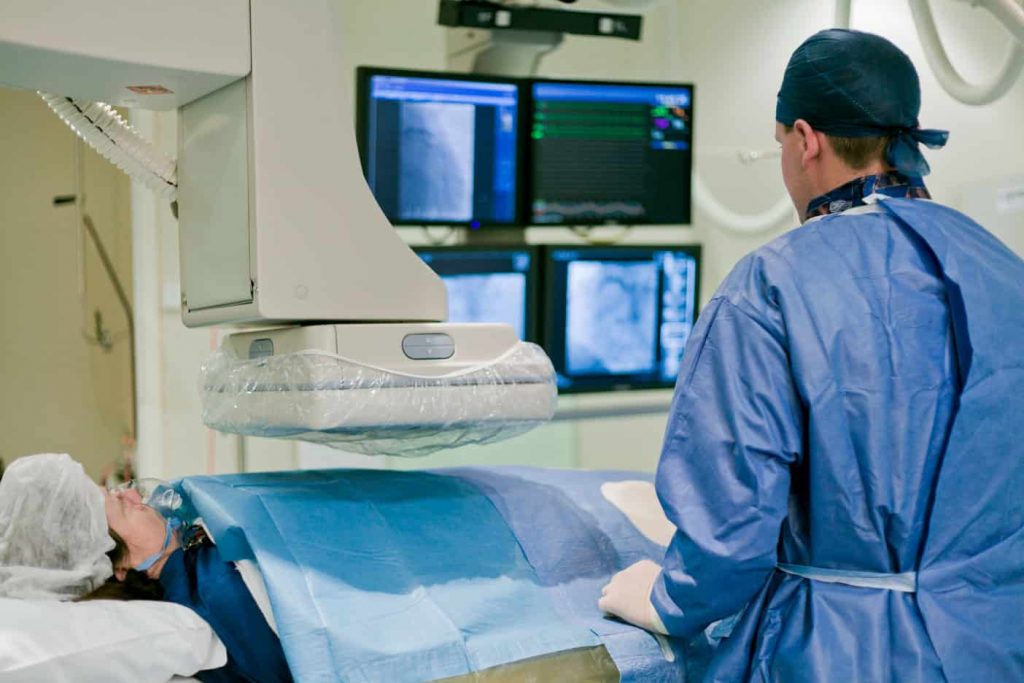
För närvarande är den vanligaste och mest accepterade strategin för behandling av förmaksflimmer att isolera lungvenerna elektriskt, vilket minskar risken för att förmaksflimmer utlöses. Denna elektriska isolering uppnås genom en procedur som kallas ablation. Ablation utförs av en kardiolog som är specialiserad på invasiv undersökning och behandling av hjärtrytmproblem (elektrofysiolog) och utförs i ett specialiserat elektrofysiologiskt labb (EP).
Hur det görs
Den elektriska isoleringen av lungvenerna uppnås genom att skapa en skada på ärrvävnaden runt lungvenerna. På så sätt kan de elektriska signalerna inte längre ledas genom hjärtat. Dessa lesioner i ärrvävnad kan skapas antingen genom upphettning (radiofrekvent kateterablation) eller genom kylning av vävnaden (kryoballongablation).
Ablation är ett invasivt ingrepp. Genom små punkteringar i ljumsken introduceras flera flexibla rör (katetrar) i lårbensvenen som förs fram under röntgenguidning till höger förmak. För att nå vänster förmak använder läkaren en lång nål för att punktera väggen mellan höger och vänster förmak och för sedan in katetern/katetrarna i vänster förmak.
Oavsett vilken teknik som används utförs lungvenisolering antingen med patienten under narkos och artificiellt ventilerad eller med sedering och spontan andning.
Radiofrekvensablation (RFCA)
Den vanligaste tekniken använder en högfrekvent växelström (ca 550 KHz) som levereras av en flexibel kateter med en metallelektrod i spetsen. Aktuell passage värmer upp vävnaden och skapar en “skada” (lesion). En serie kontinuerliga lesioner i cirkulär design i korsningarna mellan höger och vänster lungven resulterar i en elektrisk isolering av lungvenerna från vänster förmak.
Under denna procedur för läkaren in två katetrar i vänster förmak, en för att spela in signaler från mållungvenerna och den andra för att både leverera RF-ström på önskad plats och spela in signaler. Proceduren styrs av en rekonstruktion av lungvenernas och vänster förmaks anatomi och form.
Elektrisk isolering verifieras genom persisterande försvinnande av elektriska signaler i lungvenerna och katetrarna avlägsnas sedan.
Kryoablation
För isolering av lungvener i kryoballong införs en särskild avluftad ballong (kryoballong) i vänster förmak och blåses sedan upp och placeras vid lungvenernas mun. Under ablationen producerar kryoballongen mycket låga temperaturer, och fryser den vävnad som är i kontakt med ballongens omkrets. Efter tillräcklig frysning (cirka 4 minuter i varje ven) värms ballongen upp, töms och flyttas till en annan lungven och ablationen upprepas. Efter behandling av alla de fyra lungvenerna verifieras den resulterande elektriska isoleringen genom att elektriska signaler försvinner i lungvenerna och katetrarna avlägsnas därefter.
Andra ablationstekniker
Det finns många ablationstekniker som har införts under det senaste årtiondet, men denna lungvensisolering är fortfarande grunden vid ablation av förmaksflimmer. I specifika situationer kan din läkare emellertid välja att utföra ytterligare tekniker för att behandlingen ska bli mer framgångsrik.
Komplikationer
En ablation är nu en rutinmässig procedur, katetrarna och teknikerna har utvecklats enormt under de senaste årtiondena och frekvensen av komplikationer har minskat. Det finns dock fortfarande risker och både patienter och läkare måste vara medvetna om dem.
Den vanligaste komplikationen är blödning från punktionsstället i ljumsken, vilket resulterar i ansamling av blod under huden eller djupare (hematom), vilket ofta är ömt eller smärtsamt. Det räcker oftast att utföra manuell kompression samt sängläge och ansamlingen försvinner gradvis under de kommande veckorna. Om en knöl plötsligt uppstår eller förstoras och blir smärtsam vid punktionsstället ska patienten söka läkarvård.
En svårare men ovanligare komplikation är en övergående ischemisk attack (TIA) eller stroke. Under eller efter ablationen kan en propp lossna inifrån vänster förmak och migrera till något av de systemiska arteriella blodkärlen, oftare till hjärnan, blockera syretillförseln och orsaka vävnadsdöd, vilket kan resultera i en stroke.
För att eliminera risken för stroke och TIA förskrivs alla patienter som är schemalagda för en AF-ablation antikoagulantia under minst 4 veckor före ingreppet och fram till minst 4 veckor efter ingreppet eller till uppföljningsbesöket. Dessutom utför de flesta läkare transesofageal ekokardiografi eller CT-angiogram inom 24 timmar före ingreppet för att vara säkra på att det inte finns någon propp i vänster förmak. Antikoagulationsmedel ges också till patienterna under ablationen. Följaktligen är risken för stroke under en ablation mindre än 1 %.
En annan allvarlig men sällsynt komplikation är hjärttamponad. Under ingreppet kan manipulering av katetrar tyvärr leda till skador på hjärtväggen, vilket resulterar i att blod samlas inuti säcken runt hjärtat (perikardium). Detta är en livshotande situation som kräver snabb åtgärd. I de flesta fall kan en nålpunktering från strax under bröstbenet användas för att föra in en slangkateter i säcken runt hjärtat för att tappa ut blodet. Detta räcker vanligtvis för att återställa normal cirkulation. Komplikationsfrekvensen för hjärttamponad är cirka 1-2 %.
Skador på omgivande vävnad utanför hjärtat, inklusive nerver och esofagus, kan också uppstå. Nerven till mellangärdet (en viktig muskel för andning) kan skadas, oftare genom kryoballongablation, vilket leder till andfåddhet, men återhämtar sig vanligtvis spontant inom några veckor eller månader. Matstrupen, som ligger precis bakom vänster förmaksvägg, kan skadas av höga eller låga temperaturer i hjärtat. I sällsynta fall (ca 1 av 4 000) kan ett hål med kommunikation mellan hjärtat och matstrupen få allvarliga konsekvenser.
Kraftig ärrbildning i lungvenens/lungvenernas mun kan resultera i förträngning av lungvenerna (lungvensstenos). Vanligtvis framkallar detta hosta, andnöd och ibland blod i upphostat slem några veckor efter ingreppet. Denna förträngning kan behandlas med ballonger eller stentar. Ansträngningar görs för att undvika denna komplikation genom att utföra ablationsapplikationerna en bit ifrån lungvenernas mun och mot vänster förmak.
Även om frekvensen av komplikationer är låg är det viktigt att du omedelbart kontaktar din läkare om du har symtom efter en ablation.
Återhämtning och restriktioner efter ablation
Efter ingreppet appliceras ett kompressionsförband på ljumsken under några timmar för att stoppa blödningen. Sängläge är mycket viktigt under de första timmarna efter en ablation. Utskrivning från sjukhuset sker vanligtvis dagen efter ingreppet under förutsättning att du mår bra.
Efter utskrivning kan du gradvis återuppta ett normalt liv om du inte har några besvär. Icke desto mindre bör stora ansträngningar och långa resor undvikas under de första 1-2 veckorna. Din läkare kommer att ge dig tydliga instruktioner om hur du återgår i arbete, utbildning och resande, som är anpassade efter dina personliga omständigheter.
Medicinering efter ablation
Du kommer att behöva fortsätta med antikoagulantia (för att förhindra blodproppar) i minst 4 veckor efter ingreppet. Du bör följa läkarens anvisningar, eftersom rekommendationerna varierar beroende på lokala föreskrifter. Ofta förskrivs ytterligare läkemedel för att kontrollera hjärtrytmen och hjärtfrekvensen. Om du har tagit antiarytmika före ingreppet, kommer läkaren att avgöra om det är möjligt att avbryta medicineringen. Alternativt kan det rekommenderas att fortsätta med dessa och omvärdera pågående användning under uppföljningen. Vanligtvis utför en elektrofysiolog eller kardiolog en utvärdering som inkluderar bedömningen av kvarvarande arytmier (flimmer/fladder), hjärtstatus och medicinerna ca 8 till 12 veckor efter ingreppet.
Efter ca 12 veckor (för att ge effekten av ablationsproceduren tid att stabiliseras) kan du i händelse av återkommande hjärtklappning och EKG-dokumentation av förmaksflimmer eller förmaksfladder ordineras ytterligare eller tidigare effektiva antiarytmika och eventuellt rekommenderas ytterligare en ablationsprocedur. Vid paroxysmalt förmaksflimmer observeras lyckade utfall hos 70-80 % av patienterna efter det första ingreppet och ett ytterligare ingrepp leder till hämning av arytmier i mer än 85 % av fallen. Andelen patienter med persisterande förmaksflimmer som lyckas med en enda procedur är lägre.
Läs mer om: “Hur bör jag förändra mitt liv?”
Relaterade sidor
- Användbara tester
- Återställa en normal hjärtrytm och förhindra återfall
- Kontrollera hjärtfrekvensen (frekvenskontroll)
- Vad är en elkonvertering?
- Ablation av förmaksflimmer
- Pacemaker och AV-node(knutan) eller His-bundle-ablation
- Hur man förhindrar stroke
- Hur man förhindrar hjärtsvikt
- Hur man förhindrar återfall

 English
English Français
Français Deutsch
Deutsch Español
Español Italiano
Italiano Nederlands
Nederlands Polski
Polski Русский
Русский Português
Português Hrvatski
Hrvatski Ελληνικα
Ελληνικα 简体中文
简体中文 العربية
العربية
