Ablation de la fibrillation atriale
Après plusieurs décennies de recherche, il est maintenant généralement admis que, dans beaucoup de cas, la fibrillation atriale est déclenchée (commence) de l’intérieur ou à proximité des veines pulmonaires. Les veines pulmonaires sont des vaisseaux reliant les poumons à l’oreillette gauche qui permettent au sang enrichi en oxygène de revenir au cœur. Normalement, il y a quatre veines pulmonaires reliées à l’oreillette gauche. Les languettes du muscle atrial peuvent s’étendre sur une courte distance (jusqu’à environ 5 cm) du corps de l’oreillette gauche jusque dans les veines pulmonaires. Chez les personnes atteintes de fibrillation atriale, ces extensions musculaires présentent une activité électrique rapide et non contrôlée par l’activité normale du cœur. Ces décharges électriques anormales produisent une activité électrique rapide et irrégulière avec des contractions mécaniques dans les oreillettes.
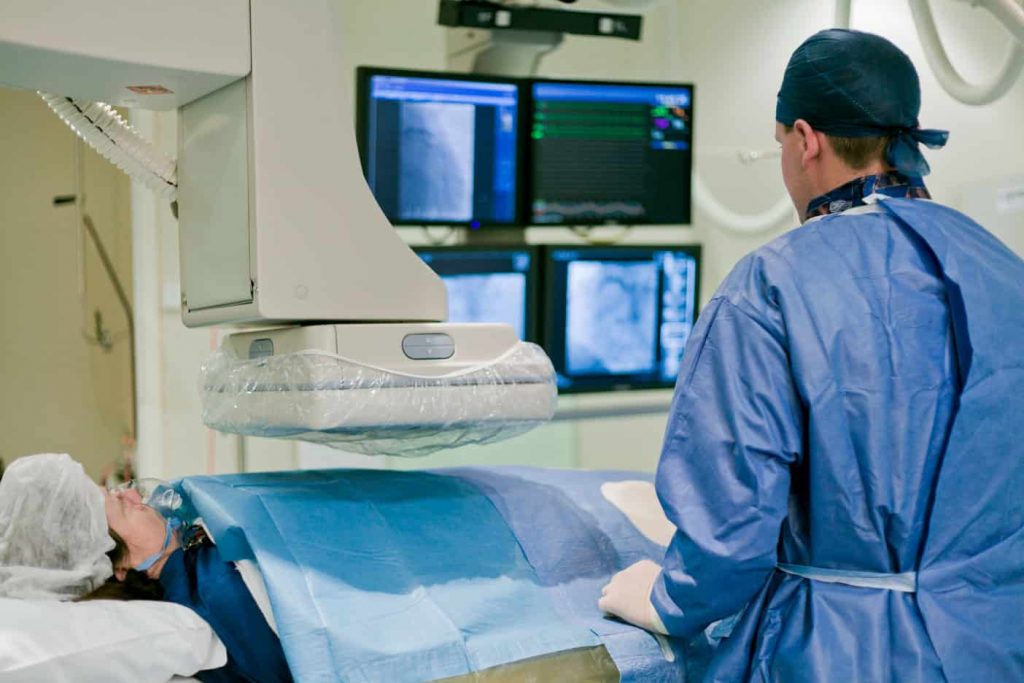
Actuellement, la stratégie la plus répandue et la mieux validée pour éviter les rechutes de la fibrillation atriale consiste à isoler électriquement les veines pulmonaires, réduisant ainsi le risque de déclenchement de la fibrillation atriale. Cette isolation électrique est réalisée par une procédure appelée ablation. L’ablation est réalisée par un cardiologue spécialisé dans les explorations invasives pour le traitement des troubles du rythme cardiaque (électrophysiologiste) est réalisée dans un laboratoire électrophysiologique spécialisé (EP).
Comment est-elle réalisée ?
L’isolation électrique des veines pulmonaires est obtenue en créant une lésion de tissu cicatriciel autour des veines pulmonaires. De cette manière, les signaux électriques ne peuvent plus atteindre le cœur. Ces lésions de tissu cicatriciel peuvent être créées soit par chauffage (ablation par cathéter à radiofréquence), soit par refroidissement du tissu (ablation par cryoballonnet).
L’ablation est une intervention mini-invasive, à thorax fermé. Par des ponctions au niveau de l’aine, le médecin introduit plusieurs tubes flexibles (cathéters) dans la veine fémorale, qui sont avancés sous fluoroscopie aux rayons X vers l’oreillette droite. Pour atteindre l’oreillette gauche, le médecin utilise une aiguille longue pour percer la paroi séparant les oreillettes droite et gauche, puis introduit le ou les cathéters dans l’oreillette gauche.
Quelle que soit la technique utilisée, l’isolation des veines pulmonaires est réalisée soit avec le patient sous anesthésie générale et ventilé artificiellement, soit avec sédation et en respirant spontanément.
Ablation par cathéter à radiofréquence (ACRF)
La technique la plus ancienne utilise un courant alternatif haute fréquence (environ 550 kHz) délivré par un cathéter flexible muni d’une électrode métallique à la pointe. Le passage du courant réchauffe le tissu créant une « lésion ». Une série de lésions continues de forme circulaire aux jonctions des veines pulmonaires droites et gauches entraîne une isolation électrique des veines pulmonaires de l’oreillette gauche.
Au cours de cette procédure, le médecin introduit deux cathéters dans l’oreillette gauche, l’un pour enregistrer des signaux provenant des veines pulmonaires cibles et l’autre pour délivrer un courant de RF à un emplacement cible ainsi que pour enregistrer des signaux. L’intervention est guidée par une reconstruction associée de l’anatomie et de la forme des veines pulmonaires et de l’oreillette gauche.
L’isolation électrique est vérifiée par la disparition persistante de signaux électriques dans les veines pulmonaires, puis les cathéters sont retirés.
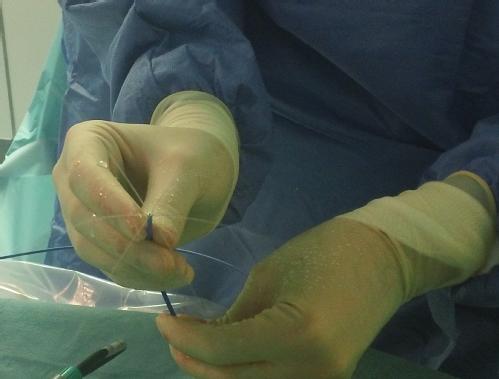
Ablation par cryoballonnet
Pour l’isolation des veines pulmonaires par cryoballonnet, un ballonnet dégonflé spécial (cryoballonnet) est introduit dans l’oreillette gauche, puis gonflé et placé à l’embouchure des veines pulmonaires. Pendant l’ablation, le cryoballonnet produit des températures très basses, congelant le tissu au contact du périmètre du ballonnet. Après une congélation suffisante (environ 3 à 4 minutes dans chaque veine), le ballonnet est chauffé, dégonflé et déplacé vers une autre veine pulmonaire et l’ablation est répétée. Après le traitement des quatre veines pulmonaires, l’isolation électrique qui en résulte est vérifiée par la disparition des signaux électriques dans les veines pulmonaires, puis les cathéters sont retirés.
Autres techniques d’ablation
De nombreuses techniques d’ablation ont été introduites au cours de la dernière décennie, malgré le fait que l’isolation des veines pulmonaires demeure toujours la base de l’ablation de la fibrillation atriale. Néanmoins, dans des situations spécifiques, votre médecin peut choisir d’effectuer des lésions supplémentaires pour améliorer le taux de succès de l’intervention.
Complications
L’ablation est maintenant une procédure de routine, les cathéters et les techniques ont beaucoup évolué au cours des dernières décennies et les taux de complications ont diminué. Cependant, il existe encore des risques et les patients et les médecins doivent les connaître.
La complication la plus fréquente est une hémorragie au site de ponction de l’aine, entraînant l’accumulation de sang partiellement coagulé sous la peau ou plus profondément (hématome), qui est souvent sensible ou douloureuse. La compression manuelle et le repos au lit sont généralement suffisants et l’hématome disparaît progressivement au cours des semaines qui suivent. Si au point de ponction, une bosse apparaît soudainement ou s’agrandit et devient douloureuse, le patient doit consulter un médecin.
Une complication plus grave, mais peu fréquente, est une accident ischémique transitoire (AIT) ou un accident vasculaire cérébral (AVC). Pendant ou après l’ablation, un caillot peut être délogé de l’oreillette gauche et migrer vers l’un des vaisseaux sanguins artériels systémiques, le plus souvent vers le cerveau, bloquant l’apport d’oxygène et provoquant une mort tissulaire, ce qui peut entraîner un accident vasculaire cérébral.
Pour éliminer le risque d’accident vasculaire cérébral et d’AIT, on prescrit des médicaments anticoagulants à tout patient qui doit avoir une ablation de la FA pendant au moins 3 à 4 semaines avant la procédure et jusqu’à au moins 4 semaines après la procédure et souvent à long terme au cours du suivi ultérieur. De plus, la plupart des médecins effectuent une échocardiographie transœsophagienne ou une angiotomodensitométrie dans les 24 heures précédant l’intervention pour s’assurer qu’il n’y a pas de caillot dans l’oreillette gauche. Des médicaments anticoagulants sont également administrés aux patients pendant l’ablation. De ce fait, le risque d’accident vasculaire cérébral au cours d’une ablation est inférieur à 1 %.
Une autre complication grave, mais rare, est la tamponnade cardiaque. Au cours de l’intervention, la manipulation des cathéters peut malheureusement endommager la paroi du cœur, entraînant une accumulation de sang à l’intérieur du sac autour du cœur (péricarde). Il s’agit d’une situation qui peut mettre en jeu le pronostic vital et qui exige un traitement rapide. Dans la plupart des cas, une piqûre à l’aiguille pratiquée juste sous le sternum peut être utilisée pour introduire un cathéter dans le sac entourant le cœur afin de drainer le sang. C’est généralement suffisant pour rétablir une circulation normale. Le taux de complication de la tamponnade cardiaque est d’environ 1 à 2 %.
Des dommages aux tissus environnants à l’extérieur du cœur, y compris les nerfs et l’œsophage, peuvent également se produire. Le nerf du diaphragme (un muscle important pour la respiration) peut être endommagé, plus fréquemment par l’ablation par cryoballonnet, entraînant un essoufflement qui se rétablit généralement spontanément en quelques semaines ou mois. L’œsophage, situé juste derrière la paroi arrière de l’oreillette gauche, peut être endommagé par les températures élevées ou basses dans le cœur. Bien que rare (environ 1 sur 4 000), une perforation avec communication entre le cœur et l’œsophage peut entraîner des conséquences graves.
Une cicatrisation excessive à l’embouchure d’une ou plusieurs veines pulmonaires peut entraîner un rétrécissement des veines pulmonaires (sténose des veines pulmonaires). Généralement, cela produit une toux, un essoufflement et parfois du sang dans les crachats des semaines après l’intervention. Ce rétrécissement peut être traité par ballonnets ou endoprothèses. On essaye d’éviter cette complication en administrant les lésions d’ablation loin de l’origine des veines pulmonaires et plutôt vers l’oreillette gauche.
Bien que le taux de complications soit faible, il est important de contacter rapidement votre médecin si vous présentez des symptômes qui vous inquiètent après une ablation.
Rétablissement et restrictions après l’ablation
Après l’intervention, un bandage avec compression est appliqué sur l’aine pendant quelques heures pour éviter ou limiter le saignement. Le repos au lit est très important pendant les premières heures après une ablation. La sortie de l’hôpital survient généralement le jour suivant l’intervention, à condition que le saignement ait cessé et que vous vous sentiez bien.
Après votre sortie, vous pouvez reprendre progressivement une vie normale en l’absence de troubles. Néanmoins, les efforts importants et les longs voyages doivent être évités au cours des deux premières semaines. Votre médecin vous donnera des instructions claires concernant le retour au travail, les activités quotidiennes ou les voyages, adaptées à votre situation personnelle.
Traitement médical après l’ablation
Vous devrez continuer à prendre des anticoagulants (pour prévenir les caillots) pendant au moins 4 semaines après l’intervention, et il faut souvent les poursuivre au long cours. Suivez les instructions de votre médecin, car les recommandations peuvent varier en fonction des situations et des patients. Souvent, certains médicaments supplémentaires sont prescrits pour contrôler le rythme et la fréquence cardiaques. Si vous avez pris des antiarythmiques avant l’intervention, votre médecin décidera s’il est possible d’arrêter le traitement. Par ailleurs, il peut être recommandé de les poursuivre et de réévaluer leur utilisation actuelle au cours du suivi. Habituellement, un électrophysiologiste ou un cardiologue effectue une évaluation cardiaque comprenant une évaluation des arythmies résiduelles (fibrillation/flutter), de l’état cardiaque et des traitements prescrits, 4 à 12 semaines après l’intervention.
Après 12 semaines (pour laisser le temps aux effets de la procédure d’ablation de se stabiliser), en cas de palpitations récurrentes et de documentation à l’ECG de fibrillation atriale ou de flutter, il peut vous être prescrit des médicaments antiarythmiques supplémentaires ou précédemment efficaces, ou bien il peut éventuellement vous être recommandé de répéter la procédure d’ablation. En cas de fibrillation atriale paroxystique, des bons résultats sont observés dans 70 à 80 % des cas après la procédure initiale, et une procédure supplémentaire conduit à la suppression des arythmies dans environ 85 % des cas. Les taux de réussite de l’ablation sont plus faibles chez les patients atteints de fibrillation atriale persistante.
Découvrez : « Comment changer ma vie ? »
Pages connexes
- Examens utiles
- Rétablir un rythme cardiaque normal et prévenir les rechutes
- Contrôle de la fréquence cardiaque (contrôle de la fréquence)
- Qu’est-ce qu’une cardioversion ?
- Ablation de la fibrillation atriale
- Stimulateur cardiaque et ablation du nœud AV ou du faisceau de His
- Comment prévenir les accidents vasculaires cérébraux ?
- Comment prévenir l’insuffisance cardiaque ?
- Comment prévenir une rechute ?

 English
English Deutsch
Deutsch Español
Español Italiano
Italiano Nederlands
Nederlands Polski
Polski Русский
Русский Svenska
Svenska Português
Português Hrvatski
Hrvatski Ελληνικα
Ελληνικα 简体中文
简体中文 العربية
العربية
