Абляция при фибрилляции предсердий
После нескольких десятилетий исследований в настоящее время общепризнан тот факт, что в большинстве случаев фибрилляция предсердий начинается внутри или вблизи легочных вен. Легочные вены — это сосуды, которые соединяют легкие с левым предсердием и обеспечивают доставку насыщенной кислородом крови в сердце. Обычно у человека четыре легочные вены, соединенные с левым предсердием. Мышечные муфты предсердия немного выступают (на расстояние до 5 см) из тела левого предсердия в полость легочных вен. Доказано, что у людей с фибрилляцией предсердий электрическая активность в этих мышечных муфтах выше и она не контролируется нормальной работой сердца. Такие патологические электрические разряды производят быстрые и нерегулярные электрические сигналы и, соответственно, ослабляют механические сокращения предсердий.
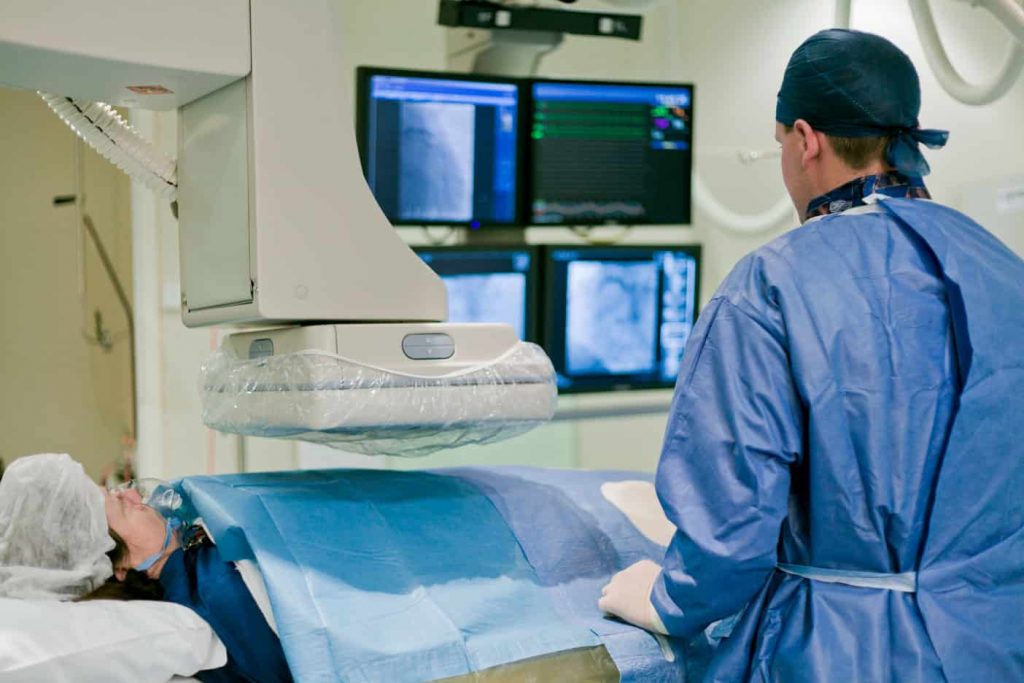
В настоящее время наиболее распространенной и признанной стратегией лечения фибрилляции предсердий является электрическая изоляция легочных вен и снижение риска возникновения фибрилляции предсердий. Электрическая изоляция производится с помощью процедуры, которая называется абляцией. Абляция выполняется врачом, который специализируется на инвазивном исследовании и лечении нарушений сердечного ритма (электрофизиолог), в специализированной электрофизиологической (ЭФ) лаборатории.
Как выполняется процедура?
Электрическая изоляция легочных вен производится путем создания участка рубцовой ткани вокруг легочных вен. После этого электрические сигналы больше не смогут проходить из легочных вен в сердце. Повреждения с образованием рубцовой ткани производятся путем нагревания (радиочастотная катетерная абляция) или охлаждения ткани (криобаллонная абляция).
Абляция — это малоинвазивная процедура, которая выполняется при закрытой грудной клетке. Через небольшие проколы в паховой области врач вставляет несколько гибких трубок (катетеров) в бедренную вену и продвигает их под рентгенографическим контролем до правого предсердия. Чтобы попасть в левое предсердие, врач с помощью длинной иглы прокалывает стенку (межпредсердную перегородку), разделяющую правое и левое предсердия, и вводит катетер(-ы) в левое предсердие.
Какая бы методика ни использовалась, изоляция легочных вен проводится либо под общим наркозом и с искусственной вентиляцией легких, либо под воздействием сильного седативного препарата, но с самостоятельным дыханием.
Радиочастотная катерная абляция (РЧА)
Самый распространенный метод предполагает использование переменного тока высокой частоты (около 550 кГц), который подается с помощью гибкого катетера с металлическим электродом на конце. При прохождении тока ткань нагревается, создавая“очаг поражения“. Ряд смежных очагов поражения, расположенных по кругу в месте соединения правой и левой легочных вен, обеспечивает электрическую изоляцию легочных вен от левого предсердия.
В ходе этой процедуры врач вводит два катетера в левое предсердие: один — для регистрации сигналов, которые поступают из легочных вен, а другой — для передачи тока высокой частоты в нужное место и регистрации сигналов, которые из него поступают. Эта процедура проводится с учетом анатомического строения и формы легочных вен и левого предсердия.
Электрическая изоляция подтверждается стабильным отсутствием электрических сигналов в легочных венах, после чего катетеры извлекаются.
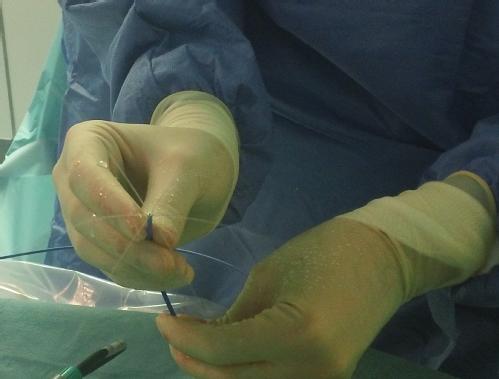
Криобаллонная абляция
При проведении криобаллонной изоляции легочных вен в левое предсердие вводится специальный катетер “сдутый шарик” (криобаллон), который затем надувается до плотного прилегания к устью легочных вен. Во время абляции криобаллон создает очень низкую температуру, замораживая ткань в области контакта по периметру окружности баллона. После достаточной заморозки (около 4 минут в каждой вене) баллон нагревается, сдувается и перемещается в другую легочную вену, где процедура повторяется снова. После выполнения процедуры во всех четырех легочных венах факт электрической изоляции подтверждается стабильным отсутствием электрических сигналов в легочных венах, после чего катетеры извлекаются.
Другие методы абляции
В течение последнего десятилетия появилось много методов абляции, однако изоляция легочных вен по-прежнему является основным способом абляции при фибрилляции предсердий. Тем не менее, в некоторых случаях ваш врач может выбрать дополнительные методы для более эффективного выполнения процедуры.
Осложнения
В настоящее время абляция является рутинной процедурой, за последние десятилетия катетеры и методы значительно усовершенствовались, а частота осложнений снизилась. Однако риски все еще существуют, и пациентам и врачам необходимо знать о них.
Самое распространенное осложнение — это кровотечение из места доступа (прокола) в паховой области, в результате чего частично свернувшаяся кровь скапливается под кожей или глубже, образуя болезненную гематому. Обычно достаточно ручного сдавливания и соблюдения постельного режима, а скопление крови постепенно исчезает в течение нескольких следующих недель. Если припухлость в месте прокола возникает внезапно, увеличивается или становится болезненной, пациенту необходимо обратиться за медицинской помощью.
Более тяжелым, хотя и редким осложнением является транзиторная ишемическая атака (ТИА) или инсульт. Во время или после абляции тромб может оторваться от тканей левого предсердия и переместиться в любые системные артериальные кровеносные сосуды, чаще всего — в мозг, блокируя доступ кислорода к ним и приводя к гибели тканей. Это может привести к инсульту.
Для исключения риска инсульта и ТИА всем пациентам, которым будет проводиться абляция по поводу ФП, назначаются антикоагулянты не менее чем за 3-4 недели до процедуры и в течение минимум 4 недель после процедуры или до следующего приема у врача. Более того, большинство врачей также проводят чреспищеводную эхокардиографию или КТ-ангиографию за 24 часа до процедуры, чтобы убедиться в отсутствии тромбов в левом предсердии. Во время абляции пациенты также получают антикоагулянты. Соответственно, риск инсульта во время абляции составляет менее 1%.
Другим тяжелым, но редким осложнением является тампонада сердца. К сожалению, манипулирование катетерами во время процедуры может привести к повреждению стенки сердца и накоплению крови в околосердечной сумке (перикарде). Это опасная для жизни ситуация, которая требует немедленного вмешательства. В большинстве случаев в околосердечную сумку прямо под грудиной вводится игла для доставки трубки катетера и дренирования этой полости. Этого обычно достаточно для восстановления нормального кровообращения. Частота развития тампонады сердца составляет приблизительно 1-2%.
Также существует риск повреждения окружающих тканей вокруг сердца, в том числе нервов и пищевода. Может быть поврежден диафрагмальный нерв (диафрагма — важная дыхательная мышца) — чаще всего это происходит при криобаллонной абляции — и в результате человек страдает от нехватки воздуха или одышки, которая обычно прекращается спонтанно в течение нескольких недель или месяцев. Пищевод, который располагается непосредственно за задней стенкой левого предсердия, может быть поврежден в результате нагревания или охлаждения сердца. Очень редко (1 случай на 4 000 пациентов) встречаются случаи образования свища между сердцем и пищеводом, что может привести к тяжелым последствиям.
Избыточное рубцевание в устье легочной вены (вен) может привести к сужению их просвета и стенозу легочной вены. Симптомы этого состояния — кашель, одышка и иногда кровь в мокроте через несколько недель после процедуры. Сужение просвета вены можно устранить с помощью баллонов или шунтов. Предпринимаются попытки предотвращения этого осложнения путем смещения изоляционных повреждений в сторону от устья легочных вен в направлении левого предсердия.
Несмотря на низкую частоту осложнений, важно срочно обратиться к врачу при возникновении беспокоящих вас симптомов после абляции.
Восстановление и ограничения после абляции
После процедуры, в области паховой области на несколько часов накладывается компрессионная (давящая) повязка, чтобы остановить кровотечение. В течение первых нескольких часов после абляции очень важно соблюдать постельный режим. Обычно через несколько дней после процедуры пациента выписывают из стационара при условии остановки кровотечения и хорошего самочувствия.
После выписки, при отсутствии жалоб, вы сможете постепенно вернуться к нормальной жизни. Тем не менее, в первые 2 недели следует избегать интенсивной физической нагрузки и длительных поездок. Врач даст вам четкие инструкции относительно возвращения к работе, возобновления учебы и путешествий с учетом ваших личных обстоятельств.
Лекарственные препараты после абляции
Вам также потребуется принимать антикоагулянты (для предотвращения образования тромбов) в течение минимум 4 недель после процедуры. Вы должны следовать инструкциям врача, поскольку рекомендации определяются местным протоколом лечения. Зачастую врач назначает дополнительные лекарственные препараты для контроля сердечного ритма и частоты сердечных сокращений. Если до процедуры вы принимали антиаритмические препараты, ваш врач решит, можно ли прекратить их прием. Врач также может порекомендовать продолжить их прием и повторно оценит необходимость в продолжении приема на контрольном осмотре. Обычно электрофизиолог или кардиолог проводит оценку состояния сердца, включая оценку аритмий (фибрилляция/предсердные тахикардии/трепетание предсердий) и назначенных препаратов, через 4-12 недель после процедуры.
По истечении 12 недель (когда ваше состояние после процедуры абляции стабилизируется) в случае рецидива учащенного сердцебиения и регистрации фибрилляции предсердий или трепетания на ЭКГ вам могут назначить дополнительные антиаритмические препараты или препараты, которые ранее доказали свою эффективность, и, в итоге, порекомендовать повторную процедуру абляции. При пароксизмальной фибрилляции предсердий благоприятный исход наблюдается в 70-80% случаев после первичной процедуры, после дополнительных процедур аритмия купируется более чем в 85% случаев. Показатели успешности однократной процедуры ниже у пациентов с хронической фибрилляцией предсердий.
Подробнее об этой теме: “Как мне нужно изменить образ жизни?”
Другие страницы по этой теме
- Рекомендуемые обследования
- Восстановление нормального сердечного ритма и предотвращение рецидивов
- Контроль частоты сердечных сокращений (контроль сердечного ритма)
- Что такое электроимпульсная терапия?
- Абляция при фибрилляции предсердий
- Кардиостимулятор в сочетании с абляцией АВ-узла и пучка Гиса
- Как предотвратить инсульт?
- Как предотвратить сердечную недостаточность?
- Как предотвратить рецидив?

 English
English Français
Français Deutsch
Deutsch Español
Español Italiano
Italiano Nederlands
Nederlands Polski
Polski Svenska
Svenska Português
Português Hrvatski
Hrvatski Ελληνικα
Ελληνικα 简体中文
简体中文 العربية
العربية
