Κατάλυση κολπικής μαρμαρυγής
Μετά από πολλές δεκαετίες έρευνας, είναι πλέον γενικά αποδεκτό ότι στις περισσότερες περιπτώσεις η κολπική μαρμαρυγή πυροδοτείται (ξεκινά) από το εσωτερικό των πνευμονικών φλεβών ή κοντά σε αυτές. Οι πνευμονικές φλέβες είναι αγγεία που συνδέουν τους πνεύμονες με τον αριστερό κόλπο και επιτρέπουν στο εμπλουτισμένο με οξυγόνο αίμα να επιστρέψει στην καρδιά. Φυσιολογικά, υπάρχουν τέσσερις πνευμονικές φλέβες που συνδέονται με τον αριστερό κόλπο. Ίνες κολπικού μυός εκτείνονται σε μικρή απόσταση (έως περίπου 5 εκ.) από το σώμα του αριστερού κόλπου στις πνευμονικές φλέβες. Σε άτομα με κολπική μαρμαρυγή, αυτές οι μυϊκές προεκτάσεις έχει διαπιστωθεί ότι παρουσιάζουν ηλεκτρική δραστηριότητα που είναι ταχεία και δεν ελέγχεται από τη φυσιολογική δραστηριότητα της καρδιάς. Αυτές οι μη φυσιολογικές ηλεκτρικές εκκενώσεις παράγουν ταχεία και ακανόνιστη ηλεκτρική δραστηριότητα και ως εκ τούτου αδύναμες μηχανικές συστολές στους κόλπους.
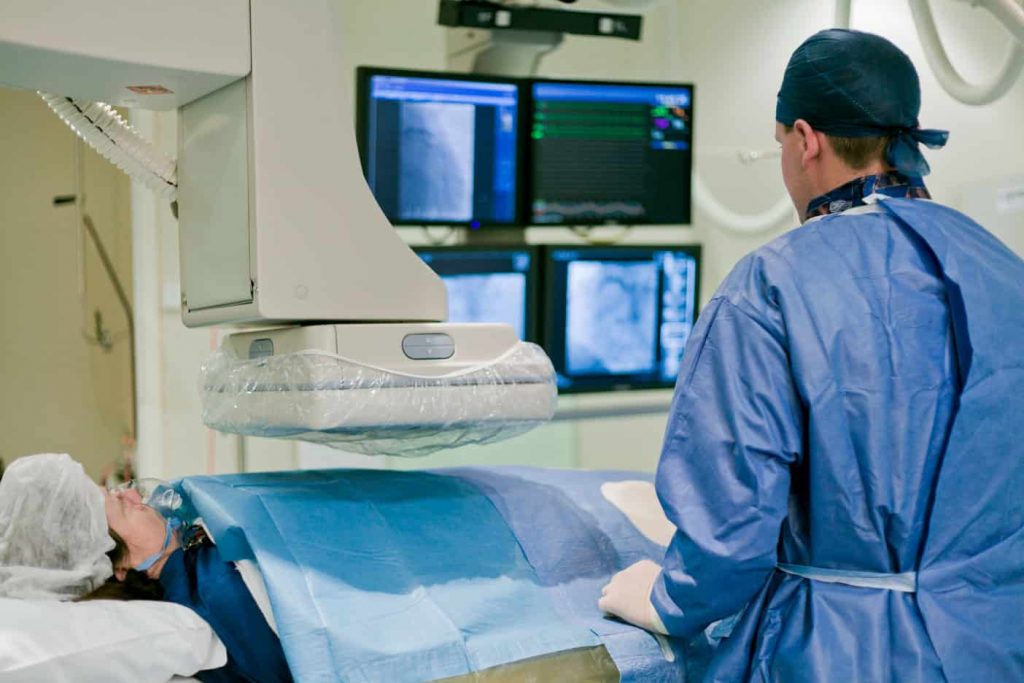
Επί του παρόντος, η πιο διαδεδομένη και αποδεκτή στρατηγική για τη θεραπεία της κολπικής μαρμαρυγής είναι η ηλεκτρική απομόνωση των πνευμονικών φλεβών, μειώνοντας έτσι τον κίνδυνο πυροδότησης κολπικής μαρμαρυγής. Η ηλεκτρική απομόνωση αυτή επιτυγχάνεται με μια επέμβαση που ονομάζεται κατάλυση. Η κατάλυση πραγματοποιείται από καρδιολόγο ο οποίος ειδικεύεται στην επεμβατική διερεύνηση και θεραπεία προβλημάτων καρδιακού ρυθμού (ηλεκτροφυσιολόγος) και πραγματοποιείται σε εξειδικευμένο εργαστήριο ηλεκτροφυσιολογίας (EP).
Περιγραφή επέμβασης
Η ηλεκτρική απομόνωση των πνευμονικών φλεβών επιτυγχάνεται με τη δημιουργία μιας βλάβης ουλώδους ιστού γύρω από τις πνευμονικές φλέβες. Με αυτόν τον τρόπο τα ηλεκτρικά σήματα δεν μπορούν πλέον να μεταδοθούν μέσω της καρδιάς. Αυτές οι βλάβες ουλώδους ιστού μπορούν να δημιουργηθούν είτε με θέρμανση (κατάλυση με καθετήρα ραδιοσυχνοτήτων) είτε με ψύξη του ιστού (κατάλυση με μπαλόνι κρυο-ενέργειας).
Η κατάλυση είναι μια ελάχιστα επεμβατική, κλειστή επέμβαση καρδιάς. Μέσω μικρών οπών στη βουβωνική χώρα, ο ιατρός εισάγει πολλαπλούς εύκαμπτους σωλήνες (καθετήρες) στη μηριαία φλέβα, οι οποίοι προωθούνται με ακτινοσκόπηση στον δεξιό κόλπο. Για να φτάσει στον αριστερό κόλπο, ο γιατρός χρησιμοποιεί μια μακριά βελόνα για να τρυπήσει το τοίχωμα που χωρίζει τον δεξιό από τον αριστερό κόλπο και στη συνέχεια εισάγει τους καθετήρες στον αριστερό κόλπο.
Ανεξάρτητα από τη χρησιμοποιούμενη τεχνική, η απομόνωση της πνευμονικής φλέβας πραγματοποιείται είτε με τον ασθενή υπό γενική αναισθησία και μηχανική υποστήριξη της αναπνοής είτε με μέθη και αυτόματη αναπνοή.
Κατάλυση με καθετήρα ραδιοσυχνοτήτων (RFCA)
Η πιο συχνή τεχνική χρησιμοποιεί εναλλασσόμενο ρεύμα υψηλής συχνότητας (περίπου 550 KHz) που χορηγείται από εύκαμπτο καθετήρα με μεταλλικό ηλεκτρόδιο στο άκρο. Η διέλευση του ρεύματος θερμαίνει τον ιστό δημιουργώντας μια «βλάβη». Μια σειρά συνεχόμενων βλαβών σε κυκλικό σχεδιασμό στις συμβολές των δεξιών και αριστερών πνευμονικών φλεβών έχει ως αποτέλεσμα την ηλεκτρική απομόνωση των πνευμονικών φλεβών από τον αριστερό κόλπο.
Κατά τη διάρκεια αυτής της διαδικασίας, ο ιατρός εισάγει δύο καθετήρες στον αριστερό κόλπο, έναν για την καταγραφή σημάτων από τις πνευμονικές φλέβες-στόχους και τον άλλο για τη μεταφορά ρεύματος ραδιοσυχνοτήτων στην επιθυμητή θέση, καθώς και για την καταγραφή σημάτων. Η επέμβαση καθοδηγείται από μια ανακατασκευή της ανατομίας και του σχήματος των πνευμονικών φλεβών και του αριστερού κόλπου.
Η ηλεκτρική απομόνωση επαληθεύεται με τη σταθερή εξαφάνιση των ηλεκτρικών σημάτων στις πνευμονικές φλέβες και στη συνέχεια αφαιρούνται οι καθετήρες.
Κατάλυση με μπαλόνι κρυο-ενέργειας
Για την απομόνωση των πνευμονικών φλεβών με μπαλόνι κρυο-ενέργειας (cryoballoon), εισάγεται ένα ειδικό ξεφούσκωτο μπαλόνι (μπαλόνι κρυο-ενέργειας) στον αριστερό κόλπο, στη συνέχεια φουσκώνεται και τοποθετείται στο στόμιο των πνευμονικών φλεβών. Κατά τη διάρκεια της κατάλυσης, το μπαλόνι κρυο-ενέργειας παράγει πολύ χαμηλές θερμοκρασίες, παγώνοντας τον ιστό που έρχεται σε επαφή με την περίμετρο του μπαλονιού. Μετά την επαρκή ψύξη (περίπου 4 λεπτά σε κάθε φλέβα), το μπαλόνι θερμαίνεται, ξεφουσκώνει και μετακινείται σε άλλη πνευμονική φλέβα και η κατάλυση επαναλαμβάνεται. Μετά τη θεραπεία και των τεσσάρων πνευμονικών φλεβών, η ηλεκτρική απομόνωση που προκύπτει επαληθεύεται με την εξαφάνιση των ηλεκτρικών σημάτων στις πνευμονικές φλέβες και στη συνέχεια αφαιρούνται οι καθετήρες.
Άλλες τεχνικές κατάλυσης
Υπάρχουν πολλές τεχνικές κατάλυσης που έχουν εισαχθεί κατά τη διάρκεια της τελευταίας δεκαετίας, αν και η απομόνωση των πνευμονικών φλεβών εξακολουθεί να είναι η βάση της κατάλυσης της κολπικής μαρμαρυγής. Παρ’ όλα αυτά, σε συγκεκριμένες περιπτώσεις, ο γιατρός σας μπορεί να επιλέξει να διενεργήσει κι άλλες τεχνικές για να ενισχύσει την επιτυχία της επέμβασης.
Επιπλοκές
Η κατάλυση είναι πλέον μια επέμβαση ρουτίνας, οι καθετήρες και οι τεχνικές έχουν αναπτυχθεί σημαντικά τις τελευταίες δεκαετίες και τα ποσοστά επιπλοκών έχουν μειωθεί. Ωστόσο, εξακολουθούν να υπάρχουν κίνδυνοι και τόσο οι ασθενείς όσο και οι γιατροί πρέπει να είναι ενήμεροι για αυτούς.
Η συχνότερη επιπλοκή είναι η αιμορραγία από τη θέση παρακέντησης στη βουβωνική χώρα, με αποτέλεσμα τη συλλογή αίματος που έχει πήξει μερικώς κάτω από το δέρμα ή βαθύτερα (αιμάτωμα), η οποία συχνά παρουσιάζει ευαισθησία ή πόνο. Η χειροκίνητη συμπίεση και η κατάκλιση συνήθως αρκούν και η συλλογή σταδιακά εξαφανίζεται μέσα στις επόμενες εβδομάδες. Σε περίπτωση που στη θέση της παρακέντησης εμφανιστεί ξαφνικά ένα εξόγκωμα ή διογκωθεί και γίνει επώδυνο, ο ασθενής πρέπει να ζητήσει ιατρική βοήθεια.
Μια πιο σοβαρή αλλά ασυνήθιστη επιπλοκή είναι η παροδική ισχαιμική προσβολή (TIA) ή το αγγειακό εγκεφαλικό επεισόδιο. Κατά τη διάρκεια ή μετά την κατάλυση, ένας θρόμβος μπορεί να αποσπαστεί από τον αριστερό κόλπο και να μεταφερθεί σε οποιοδήποτε από τα συστηματικά αρτηριακά αιμοφόρα αγγεία, πιο συχνά στον εγκέφαλο, εμποδίζοντας τη μεταφορά οξυγόνου και προκαλώντας θάνατο του ιστού, γεγονός που μπορεί να οδηγήσει σε αγγειακό εγκεφαλικό επεισόδιο.
Για να εξαλειφθεί ο κίνδυνος αγγειακού εγκεφαλικού επεισοδίου και TIA, σε κάθε ασθενή που έχει προγραμματιστεί να υποβληθεί σε θεραπεία με κατάλυση KM συνταγογραφούνται αντιπηκτικά φάρμακα για τουλάχιστον 3-4 εβδομάδες πριν από την επέμβαση και για τουλάχιστον 4 εβδομάδες μετά την επέμβαση ή μέχρι το ραντεβού επανελέγχου. Επιπλέον, οι περισσότεροι ιατροί εκτελούν διοισοφάγεια υπερηχοκαρδιογραφία ή αξονική αγγειογραφία εντός 24 ωρών πριν από την επέμβαση για να βεβαιωθούν ότι δεν υπάρχει θρόμβος στον αριστερό κόλπο. Στους ασθενείς δίνονται επίσης αντιπηκτικά φάρμακα κατά τη διάρκεια της κατάλυσης. Κατά συνέπεια, ο κίνδυνος αγγειακού εγκεφαλικού επεισοδίου κατά τη διάρκεια κατάλυσης είναι μικρότερος από 1%.
Μια άλλη σοβαρή αλλά σπάνια επιπλοκή είναι ο καρδιακός επιπωματισμός. Κατά τη διάρκεια της επέμβασης, ο χειρισμός των καθετήρων μπορεί δυστυχώς να οδηγήσει σε βλάβη στο τοίχωμα της καρδιάς, με αποτέλεσμα τη συλλογή αίματος στο εσωτερικό του σάκου που περιβάλλει την καρδιά (περικάρδιο). Πρόκειται για μια απειλητική για τη ζωή κατάσταση που απαιτεί άμεση θεραπεία. Στις περισσότερες περιπτώσεις, μια βελόνα παρακέντησης από ακριβώς κάτω από το στέρνο μπορεί να χρησιμοποιηθεί για την εισαγωγή ενός καθετήρα-σωλήνα στο περικάρδιο για να παροχετευτεί το αίμα. Αυτό συνήθως αρκεί για την αποκατάσταση της φυσιολογικής κυκλοφορίας. Το ποσοστό επιπλοκών για τον καρδιακό επιπωματισμό είναι περίπου 1-2%.
Μπορεί επίσης να προκληθεί βλάβη στον περιβάλλοντα ιστό έξω από την καρδιά, συμπεριλαμβανομένων των νεύρων και του οισοφάγου. Το νεύρο προς το διάφραγμα (ένας σημαντικός μυς για την αναπνοή) μπορεί να υποστεί βλάβη, πιο συχνά από την κατάλυση με μπαλόνι κρυο-ενέργειας, με αποτέλεσμα την εμφάνιση δύσπνοιας, αλλά συνήθως υποχωρεί αυτόματα μέσα σε εβδομάδες έως μήνες. Ο οισοφάγος, ο οποίος βρίσκεται ακριβώς πίσω από το οπίσθιο τοίχωμα του αριστερού κόλπου, μπορεί να υποστεί βλάβη από υψηλές ή χαμηλές θερμοκρασίες εντός της καρδιάς. Σπάνια (περίπου 1 στους 4.000) μια τρύπα επικοινωνίας μεταξύ της καρδιάς και του οισοφάγου μπορεί να οδηγήσει σε σοβαρές συνέπειες.
Ο υπερβολικός σχηματισμός ουλής στο στόμιο των πνευμονικών φλεβών μπορεί να οδηγήσει σε στένεμα των πνευμονικών φλεβών (στένωση πνευμονικών φλεβών). Συνήθως, αυτό προκαλεί βήχα, δύσπνοια και μερικές φορές αίμα στα πτύελα εβδομάδες μετά την επέμβαση. Αυτή η στένωση μπορεί να αντιμετωπιστεί με μπαλόνι ή στεντ. Καταβάλλονται προσπάθειες για την αποφυγή αυτής της επιπλοκής με τη δημιουργία βλαβών απομόνωσης μακριά από το στόμιο των πνευμονικών φλεβών και προς τον αριστερό κόλπο.
Αν και το ποσοστό επιπλοκών είναι χαμηλό, είναι σημαντικό να επικοινωνήσετε αμέσως με τον γιατρό σας εάν έχετε συμπτώματα μετά από την κατάλυση.
Ανάρρωση και περιορισμοί μετά την κατάλυση
Μετά την επέμβαση, ένας επίδεσμος συμπίεσης εφαρμόζεται στη βουβωνική χώρα για λίγες ώρες για να σταματήσει η αιμορραγία. Η ξεκούραση στο κρεβάτι είναι πολύ σημαντική τις πρώτες ώρες μετά την κατάλυση. Η έξοδος από το νοσοκομείο συνήθως συμβαίνει την ημέρα μετά την επέμβαση με την προϋπόθεση ότι η αιμορραγία έχει σταματήσει και αισθάνεστε καλά.
Μετά την έξοδο, μπορείτε να επανέλθετε σταδιακά στην κανονική σας ζωή εάν δεν υπάρχουν ενοχλήσεις. Παρ’ όλα αυτά, η καταπόνηση και τα μεγάλα ταξίδια πρέπει να αποφεύγονται τις πρώτες 2 εβδομάδες. Ο γιατρός σας θα σας δώσει σαφείς οδηγίες σχετικά με την επιστροφή στην εργασία, την άσκηση και τα ταξίδια, οι οποίες είναι προσαρμοσμένες στις προσωπικές σας περιστάσεις.
Φάρμακα μετά την κατάλυση
Θα χρειαστεί να συνεχίσετε τα αντιπηκτικά φάρμακα (για την πρόληψη θρόμβων) για τουλάχιστον 4 εβδομάδες μετά την επέμβαση. Θα πρέπει να ακολουθήσετε τις οδηγίες του γιατρού σας, καθώς οι συστάσεις ποικίλλουν ανάλογα με το τοπικό πρωτόκολλο. Συχνά, κάποια επιπλέον φάρμακα συνταγογραφούνται για τον έλεγχο του ρυθμού και της συχνότητας της καρδιάς. Εάν έχετε λάβει αντιαρρυθμικά φάρμακα πριν από την επέμβαση, ο γιατρός σας θα αποφασίσει εάν είναι δυνατή η διακοπή της αγωγής. Εναλλακτικά, μπορεί να συνιστάται η συνέχισή τους και η επαναξιολόγηση της συνεχιζόμενης χρήσης κατά τη διάρκεια της παρακολούθησης. Συνήθως, ένας ηλεκτροφυσιολόγος ή καρδιολόγος πραγματοποιεί την καρδιακή αξιολόγηση, συμπεριλαμβανομένης της αξιολόγησης των υπολειπόμενων αρρυθμιών (μαρμαρυγή/πτερυγισμός), της καρδιακής κατάστασης και της συνταγογραφούμενης φαρμακευτικής αγωγής, 4 έως 12 εβδομάδες μετά την επέμβαση.
Μετά την παρέλευση 12 εβδομάδων (για να δοθεί χρόνος για τη σταθεροποίηση των επιδράσεων της επέμβασης κατάλυσης), σε περίπτωση επαναλαμβανόμενου αισθήματος παλμών και κολπικής μαρμαρυγής ή πτερυγισμού που τεκμηριώνεται με ΗΚΓ, μπορεί να σας συνταγογραφηθούν επιπλέον ή προηγουμένως αποτελεσματικά αντιαρρυθμικά φάρμακα και τελικά να σας συστηθεί μια επαναληπτική επέμβαση κατάλυσης. Σε περιπτώσεις παροξυσμικής κολπικής μαρμαρυγής παρατηρούνται επιτυχείς εκβάσεις σε 70- 80% μετά την αρχική επέμβαση, ενώ η πρόσθετη επέμβαση οδηγεί σε καταστολή των αρρυθμιών σε περισσότερο από 85% των περιπτώσεων. Τα ποσοστά επιτυχίας της μίας μόνο επέμβασης είναι χαμηλότερα σε ασθενείς με εμμένουσα κολπική μαρμαρυγή.
Μάθετε περισσότερα σχετικά με το: «Πώς πρέπει να αλλάξω τη ζωή μου;»
Σχετικές σελίδες
- Χρήσιμες εξετάσεις
- Αποκατάσταση φυσιολογικού καρδιακού ρυθμού και πρόληψη υποτροπών
- Έλεγχος καρδιακής συχνότητας (έλεγχος συχνότητας)
- Τι είναι η καρδιοανάταξη;
- Κατάλυση κολπικής μαρμαρυγής
- Βηματοδότης και κατάλυση κολποκοιλιακού κόμβου ή δεματίου His
- Πώς να προλάβετε το εγκεφαλικό
- Πώς να προλάβετε την καρδιακή ανεπάρκεια
- Πώς να προλάβετε την υποτροπή

 English
English Français
Français Deutsch
Deutsch Español
Español Italiano
Italiano Nederlands
Nederlands Polski
Polski Русский
Русский Svenska
Svenska Português
Português Hrvatski
Hrvatski 简体中文
简体中文 العربية
العربية
