Ablazione della fibrillazione atriale
Dopo molti decenni di ricerca, è ormai generalmente accettata la nozione secondo cui, nella maggior parte dei casi, la fibrillazione atriale viene innescata (inizia) dall’interno o in prossimità delle vene polmonari. Le vene polmonari sono vasi che collegano i polmoni all’atrio sinistro e consentono al sangue arricchito di ossigeno di ritornare al cuore. Normalmente ci sono quattro vene polmonari collegate all’atrio sinistro. Le estremità del muscolo atriale si estendono per una breve distanza (fino a circa 5 cm) dal corpo dell’atrio sinistro nelle vene polmonari. Nelle persone con fibrillazione atriale, queste estensioni muscolari hanno mostrato un’attività elettrica rapida e non controllata dalla normale attività del cuore. Queste scariche elettriche anomale producono un’attività elettrica rapida e irregolare e quindi deboli contrazioni meccaniche negli atri.
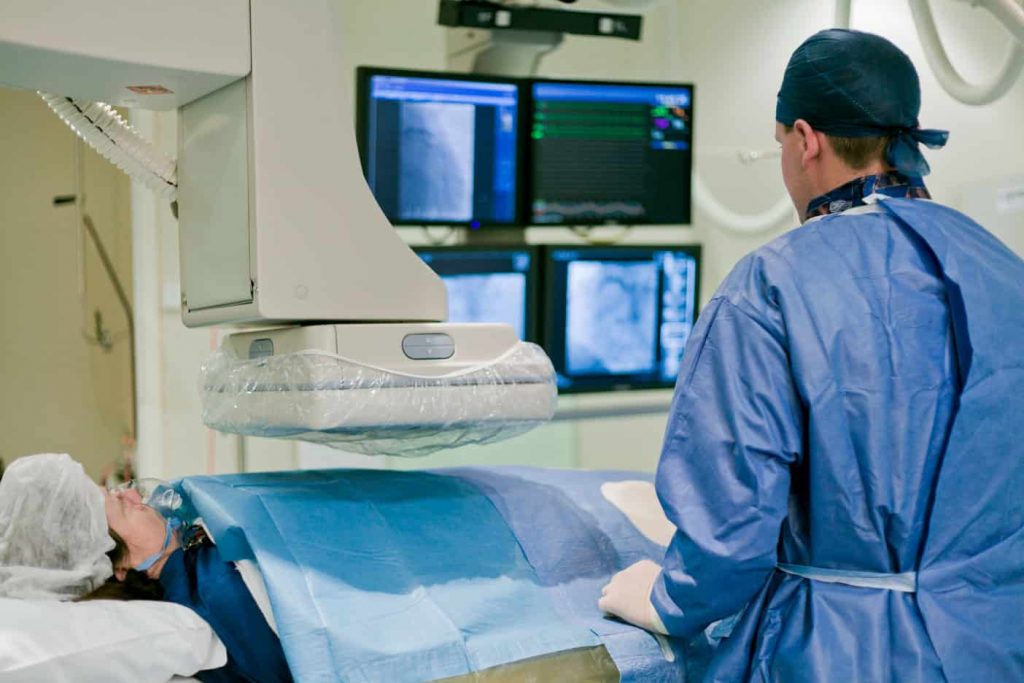
Al momento, la strategia più diffusa e accettata per il trattamento della fibrillazione atriale è l’isolamento elettrico delle vene polmonari, riducendo quindi il rischio di innescare la fibrillazione atriale. Questo isolamento elettrico si ottiene mediante un intervento chiamato ablazione. L’ablazione viene eseguita da un cardiologo specializzato nell’indagine invasiva e nel trattamento dei problemi del ritmo cardiaco (elettrofisiologo) e viene eseguita in un laboratorio di elettrofisiologia specializzato (EP).
In cosa consiste
L’isolamento elettrico delle vene polmonari si ottiene creando una lesione del tessuto cicatriziale attorno alle vene polmonari. In questo modo, i segnali elettrici non possono più passare attraverso il cuore. Queste lesioni del tessuto cicatriziale possono essere create tramite riscaldamento (ablazione con catetere a radio-frequenza) o raffreddamento del tessuto (ablazione con criopallone).
L’ablazione è una procedura a torace chiuso minimamente invasiva. Attraverso piccole punture all’inguine, il medico introduce vari tubi flessibili (cateteri) nella vena femorale, che vengono fatti avanzare sotto fluoroscopia a raggi X nell’atrio destro. Per raggiungere l’atrio sinistro, il medico utilizza un ago lungo per perforare la parete che separa l’atrio destro da quello sinistro, quindi introduce il/i catetere/i nell’atrio sinistro.
Indipendentemente dalla tecnica utilizzata, l’isolamento della vena polmonare viene eseguito con il paziente sotto anestesia generale e ventilazione artificiale o con sedazione ma respirazione spontanea.
Ablazione con catetere a radio-frequenza (RFCA)
La tecnica più comune utilizza una corrente alternata ad alta frequenza (circa 550 KHz) erogata da un catetere flessibile con un elettrodo metallico sulla punta. Questo passaggio riscalda il tessuto creando una “lesione“. Una serie di lesioni continue a disegno circolare in corrispondenza delle giunzioni delle vene polmonari destra e sinistra determina un isolamento elettrico delle vene polmonari dall’atrio sinistro.
Durante questo intervento, il medico introduce due cateteri nell’atrio sinistro, uno per registrare i segnali provenienti dalle vene polmonari bersaglio e l’altro per erogare corrente RF nella posizione desiderata e per registrare i segnali. La procedura è guidata da una ricostruzione dell’anatomia e della forma delle vene polmonari e dell’atrio sinistro.
L’isolamento elettrico viene accertato tramite la persistente scomparsa di segnali elettrici nelle vene polmonari e i cateteri vengono quindi rimossi.
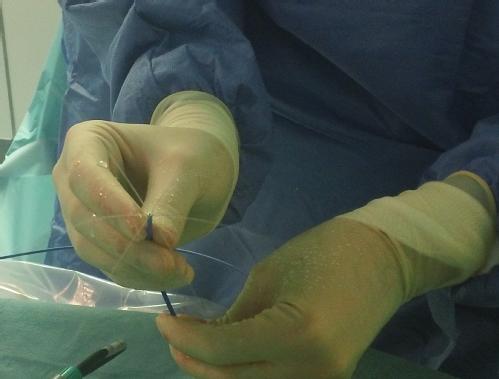
Ablazione con criopallone
Per isolare la vena polmonare con criopallone, viene introdotto uno speciale palloncino sgonfio (criopallone) nell’atrio sinistro, il quale viene poi gonfiato e posizionato alla bocca delle vene polmonari. Durante l’ablazione, il criopallone produce temperature molto basse, congelando il tessuto a contatto con il perimetro del palloncino. Dopo un congelamento sufficiente (circa 4 minuti in ciascuna vena), il palloncino viene riscaldato, sgonfiato e spostato in un’altra vena polmonare e l’ablazione viene ripetuta. Dopo aver trattato tutte e quattro le vene polmonari, l’isolamento elettrico che ne risulta viene accertato tramite la scomparsa di segnali elettrici nelle vene polmonari e i cateteri vengono quindi rimossi.
Altre tecniche di ablazione
Nell’ultimo decennio sono state introdotte molte tecniche di ablazione, nonostante ciò l’isolamento delle vene polmonari costituisce ancora il fondamento dell’ablazione della fibrillazione atriale. Tuttavia, in situazioni specifiche, il medico può scegliere di eseguire tecniche aggiuntive per migliorare il successo dell’intervento.
Complicazioni
L’ablazione è ora una procedura di routine, i cateteri e le tecniche hanno fatto enormi progressi negli ultimi decenni e le percentuali di complicazioni sono diminuite. Tuttavia, ci sono ancora dei rischi e sia i pazienti che i medici devono esserne consapevoli.
La complicanza più comune è il sanguinamento del sito di puntura a livello dell’inguine, con conseguente insorgere di una massa di sangue parzialmente coagulato sotto la pelle o più in profondità (ematoma), spesso sensibile o dolorosa. La compressione manuale e il riposo sono di solito sufficienti e la massa scompare progressivamente nelle settimane successive. In caso di comparsa improvvisa di un nodulo nel sito di puntura o se esso si ingrandisce e provoca dolore, il paziente deve rivolgersi a un medico.
Una complicanza più grave ma insolita è un attacco ischemico transitorio (TIA) o un ictus. Durante o dopo l’ablazione, un coagulo può essere rimosso dall’interno dell’atrio sinistro e migrare verso uno qualsiasi dei vasi sanguigni arteriosi sistemici, più spesso verso il cervello, bloccando la somministrazione di ossigeno e producendo morte tissutale: questo può provocare un ictus.
Per eliminare il rischio di ictus e TIA, a tutti i pazienti che hanno in programma un’ablazione AF vengono prescritti farmaci anticoagulanti per almeno tre o quattro settimane prima della procedura e fino a un minimo di quattro settimane dopo la procedura o fino alla visita di follow-up. Inoltre, la maggior parte dei medici esegue un’ecocardiografia transesofagea o un’angiografia con TC nelle ventiquattr’ore che precedono l’intervento per assicurarsi che non vi sia coagulo nell’atrio sinistro. I farmaci anticoagulanti vengono somministrati ai pazienti anche durante l’ablazione. Di conseguenza, il rischio di ictus durante un’ablazione è inferiore all’1%.
Un’altra complicanza grave ma rara è il tamponamento cardiaco. Durante l’intervento, la manipolazione dei cateteri può purtroppo portare a danni alla parete del cuore, con conseguente ammasso di sangue all’interno della sacca intorno al cuore (pericardio). Si tratta di una situazione potenzialmente letale che richiede un trattamento tempestivo. Nella maggior parte dei casi può essere utilizzata una puntura d’ago appena sotto lo sterno per introdurre un catetere a tubo nella sacca intorno al cuore per drenare il sangue. Questo di solito è sufficiente per ripristinare la circolazione normale. Il tasso di complicanze per tamponamento cardiaco è di circa 1-2%.
Possono anche verificarsi danni ai tessuti circostanti esterni al cuore, tra cui nervi ed esofago. Il danneggiamento del nervo del diaframma (un muscolo importante per la respirazione), soprattutto per opera dell’ablazione con criopallone, provoca respiro corto, ma di solito si normalizza da solo nel giro di alcune settimane o mesi. L’esofago, che si trova appena dietro la parete posteriore dell’atrio sinistro, può venir danneggiato dalle alte o basse temperature all’interno del cuore. In rari casi (circa 1 caso su 4.000), un foro di comunicazione tra il cuore e l’esofago può comportare gravi conseguenze.
Un’eccessiva cicatrizzazione a livello della bocca della vena polmonare può provocare un restringimento delle vene polmonari (stenosi polmonare). In genere, questo provoca tosse, respiro corto e talvolta sangue nella saliva alcune settimane dopo l’intervento. Questo restringimento può essere trattato con palloncini o stent. Si cerca di evitare questa complicanza provocando le lesioni di isolamento lontano dalla bocca delle vene polmonari e verso l’atrio sinistro.
Sebbene il tasso di complicanze sia basso, è importante contattare prontamente il medico in caso di sintomi preoccupanti dopo un’ablazione.
Recupero e restrizioni dopo l’ablazione
Dopo l’intervento viene applicato un bendaggio a compressione all’inguine per alcune ore. Il riposo a letto è molto importante per le prime ore dopo un’ablazione. La dimissione dall’ospedale avviene di solito il giorno dopo l’intervento, a condizione che l’emorragia si sia fermata e che Lei si senta bene.
Dopo la dimissione, è possibile riprendere progressivamente una vita normale se non si presentano problemi. Tuttavia, sforzi intensi e lunghi viaggi dovrebbero essere evitati nelle prime due settimane dopo l’intervento. Il medico Le fornirà istruzioni chiare e su misura per Lei in merito al ritorno al lavoro, all’esercizio e al viaggiare.
Farmaci dopo l’ablazione
Dovrà continuare ad assumere i farmaci anticoagulanti (per prevenire coaguli) per almeno quattro settimane dopo l’intervento. Deve seguire le istruzioni del medico, in quanto le raccomandazioni variano a seconda del protocollo locale. Spesso vengono prescritti alcuni medicinali aggiuntivi per controllare il ritmo e la frequenza cardiaca. Se ha assunto farmaci antiaritmici prima dell’intervento, il medico deciderà se potrà interromperli. In alternativa, potrebbe venirLe suggerito di continuare ad assumerli e rivalutarne l’uso continuativo in occasione del follow-up. Di solito, un elettrofisiologo o un cardiologo esegue una valutazione cardiaca che include un’analisi delle aritmie residue (fibrillazione/flutter), dello stato cardiaco e dei farmaci prescritti tra le quattro e le dodici settimane dopo l’intervento.
Trascorse dodici settimane (per consentire la stabilizzazione degli effetti della procedura di ablazione), in caso di palpitazioni ricorrenti e documentazione mediante ECG di fibrillazione atriale o flutter, Le potranno essere prescritti farmaci antiaritmici aggiuntivi o provatisi efficaci in precedenza ed eventualmente Le verrà consigliato un intervento di ablazione ripetuta. In caso di fibrillazione atriale parossistica, si osservano esiti positivi dopo il primo intervento nel 70-80% dei casi, mentre una procedura aggiuntiva porta alla soppressione delle aritmie in più dell’85% dei casi. Le percentuali di successo di una singola procedura sono più basse nei pazienti con fibrillazione atriale persistente.
Scopra di più nell’articolo: “Come devo cambiare il mio stile di vita?”
Pagine correlate
- Test utili
- Ripristinare un ritmo cardiaco normale e prevenire le recidive
- Controllare la frequenza cardiaca (controllo della frequenza)
- Cos'è una cardioversione?
- Ablazione della fibrillazione atriale
- Pacemaker e ablazione del nodo AV o del fascio di His
- Come prevenire l'ictus
- Come prevenire l'insufficienza cardiaca
- Come prevenire una recidiva

 English
English Français
Français Deutsch
Deutsch Español
Español Nederlands
Nederlands Polski
Polski Русский
Русский Svenska
Svenska Português
Português Hrvatski
Hrvatski Ελληνικα
Ελληνικα 简体中文
简体中文 العربية
العربية
